Szukaj
Cukrzyca typu 2 – czym jest, objawy, leczenie i przyczyny choroby
Cukrzyca typu 2 już od kilku lat zajmuje jedno z najwyższych miejsc w różnych zestawieniach chorób cywilizacyjnych. Zazwyczaj tego typu choroba to konsekwencja złych nawyków żywieniowych, ale też uwarunkowań genetycznych. Zobacz, jakie są charakterystyczne dla cukrzycy typu 2 objawy i jakie stosuje się sposoby jej leczenia.
Cukrzyca typu 2 – czym jest?
Cukrzyca typu 2 znana również jako cukrzyca insulinoniezależna to choroba metaboliczna, która charakteryzuje się podwyższonym stężeniem glukozy we krwi. Jest pierwszą niezakaźną chorobą, uznaną za epidemię XXI wieku[1]. To obecnie najczęściej rozpoznawany rodzaj cukrzycy. Występuje znacznie częściej niż cukrzyca typu 1.
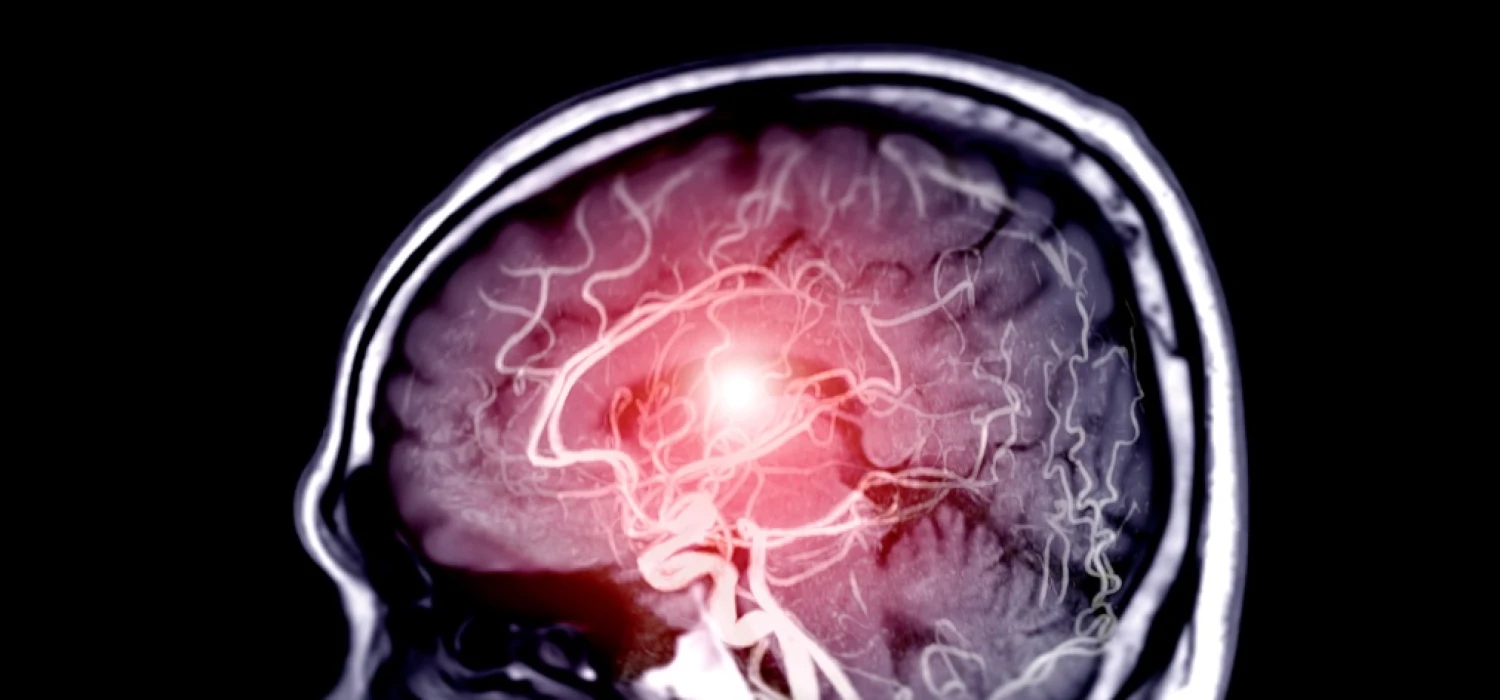
Według szacunków na świecie na ten rodzaj cukrzycy choruje już co 11. dorosły, z czego co 2. nie został zdiagnozowany[2]. Rozpoznania nie ułatwia fakt, że objawy cukrzycy typu 2 początkowo mogą być mylone z konsekwencjami zbyt intensywnego stylu życia, np. ze zmęczeniem po pracy. Tymczasem szybka diagnoza jest konieczna, ponieważ nieleczona cukrzyca prowadzi do niebezpiecznych dla zdrowia i życia powikłań, w tym śmierci. Według danych WHO cukrzyca to najczęstsza przyczyna ślepoty, udaru mózgu, niewydolności nerek, zawału serca oraz konieczności amputacji nóg. To siódma najpopularniejsza przyczyna zgonów na świecie[3].
W 1991 roku Międzynarodowa Federacja Diabetologiczna i Światowa Organizacja Zdrowia ustanowiła Światowy Dzień Cukrzycy. Święto obchodzone jest każdego roku w dniu 14 listopada. Data została wybrana nieprzypadkowo, ponieważ właśnie tego dnia przypadają urodziny Fredericka Bantinga, który wraz ze współpracownikiem Charlesem Bestem opracował przemyślenia, które w 1922 roku umożliwiły odkrycie insuliny.
Cukrzyca typu 2 – przyczyny
Dwie główne przyczyny cukrzycy typu 2 to:
- nieprawidłowe wydzielanie insuliny,
- insulinooporność, czyli oporność tkanek na działanie insuliny.
Choroba może być wynikiem działania czynników środowiskowych, ale również genetycznych. Pierwsza grupa nazywana jest często czynnikami modyfikowalnymi, ponieważ to od trybu życia konkretnej osoby zależy w tym obszarze ryzyko zachorowania. Palenie papierosów, picie alkoholu, siedzący tryb życia oraz wysoko przetworzone jedzenie mają istotny wpływ na rozwój tej choroby. Według specjalistów z Uniwersytetu Medycznego w Poznaniu, 80% przypadków cukrzycy dotyczy osób z otyłością[4]. Tym samym, dbając o prawidłową wagę, można zminimalizować szansę na jej pojawienie. Wraz ze zmianą np. nawyków żywieniowych czy podjęciem aktywności fizycznej, maleje możliwość jej wystąpienia.
Z drugiej strony nie bez znaczenia pozostają kwestie genów. Różne mutacje genetyczne wpływają na poziom glukozy we krwi i tym samym zwiększają ryzyko wystąpienia tej choroby. Predyspozycje do zachorowania na tę chorobę są więc przekazywane z pokolenia na pokolenie. Jeżeli więc osoba ze skłonnością do występowania cukrzycy prowadzi dodatkowo niezdrowy styl życia to konsekwencją może być rozwój cukrzycy insulinoniezależnej.
Podsumowując, wśród czynników ryzyka pojawienia się tej choroby wskazuje się:
- nadwagę,
- wiek powyżej 40 lat,
- obciążenie genetyczne,
- nadciśnienie tętnicze,
- cukrzyca w ciąży,
- urodzenie dziecka powyżej 4 kg,
- intensywny stres wywołany przez uraz albo chorobę[5].
Cukrzyca typu 2 – objawy
Choroba przez wiele lat może przebiegać w sposób utajony albo jako stan przedcukrzycowy. Z tego powodu, gdy cukrzyca typu 2 nie daje objawów często jest rozpoznawana przypadkowo, w trakcie badań realizowanych pod kątem innej choroby albo podczas badań profilaktycznych.
Niestety bezobjawowy przebieg choroby sprawia, że często leczenie jest wdrożone dość późno, co ma związek z wieloma powikłaniami.
Klasyczne objawy cukrzycy typu 2 to:
- nadmierne łaknienie,
- suchość w ustach,
- zmęczenie,
- senność,
- wahania masy ciała,
- problemy skórne,
- świąd,
- zaburzenia widzenia.
Warto bliżej przyjrzeć się kwestii cukrzycy typu 2 i objawom skórnym, jakie wywołuje. Chory jest bardziej narażony niż dotychczas na różnego rodzaju infekcje o podłożu grzybiczym lub bakteryjnym. Skóra oraz błony śluzowe, np. narządów płciowych, stają się bardziej podatne na zakażenia, co przekłada się na częste infekcje dróg moczowych oraz skóry. Rany goją się znacznie wolniej.
Obniż poziom cukru we krwi
Cukrzyca insulinoniezależna – jak diagnozować?
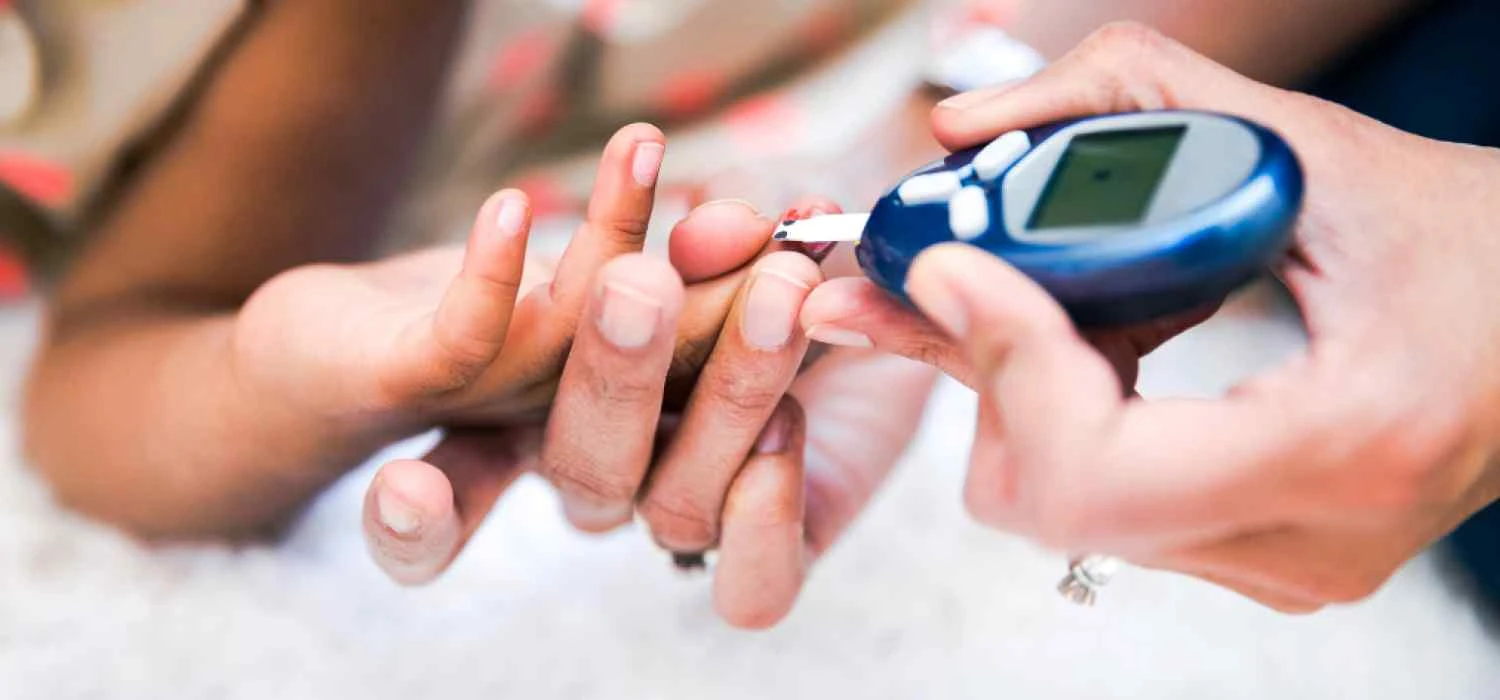
Już podstawowe badanie na stężenie glukozy we krwi może kwalifikować do wykonania bardziej specjalistycznych testów, m.in. takich jak oznaczanie glikemii na czczo i doustnego testu tolerancji glukozy.
Ponadto, co roku Polskie Towarzystwo Diabetologiczne opracowuje dokument poświęcony zaleceniom związanym z diagnostyką i leczeniem cukrzycy. Wśród najnowszych zmian wymienia się m.in.:
- dodatkowe badanie przesiewowe w formie oceny wartości hemoglobiny glikowanej. Tym samym, wśród badań przesiewowych w kierunku choroby znajduje się już nie tylko oznaczanie glikemii na czczo i doustny test tolerancji glukozy;
- nowe zalecenia dotyczące kryteriów docelowych stężenia lipidów;
- wprowadzenie zalecenia, że z pompy HCL można korzystać na każdym etapie leczenia cukrzycy;
- dodanie kategorii ryzyka sercowo-naczyniowego u osób z tą chorobą;
- zmodyfikowanie zasad związanych z leczeniem cukrzycy typu 2.
Chcąc natomiast rozpoznać typ cukrzycy, można poddać się badaniu na stężenie peptydu C w surowicy. Cukrzyca typu 2 ujawni się poprzez zwiększenie poziomu tego peptydu. W przypadku zaawansowanej cukrzycy typu 2 albo cukrzycy typu 1 wartość ta jest nieoznaczalna.
Cukrzyca typu 2 – dieta i aktywność fizyczna
W leczeniu tej podstępnej choroby istotne jest nie tylko stosowanie odpowiednich leków, ale również prowadzenie zdrowego stylu życia. Co więcej, w początkowych fazach rozwoju sposobami na wyrównanie cukrzycy typu 2 są dieta i sport. W odróżnieniu od cukrzycy typu 1 cukrzyca typu 2 nie zawsze wymaga leczenia insuliną.
Sposób leczenia cukrzycy typu 2 został punkt po punkcie szczegółowo opisany w „Zaleceniach Polskiego Towarzystwa Diabetologicznego na 2023 rok[6]. Wyróżnia się trzy etapy terapii cukrzycy dostosowane do stopnia zaawansowania choroby.
Pierwszy z nich to odpowiednie odżywianie i aktywność fizyczna, a także podawanie leków doustnych. Terapia powinna rozpocząć się od modyfikacji stylu życia i zdobyciu wiedzy, jak schudnąć przy cukrzycy typu 2. Zgodnie z zaleceniami, pacjent musi zmniejszyć kaloryczność posiłków i zdecydować się na minimum 30-45 minut ćwiczeń na dobę, by zredukować masę ciała.
Dieta w cukrzycy typu 2 ma także pomóc w utrzymaniu pożądanej wagi, dlatego bardzo istotne jest zachowywanie deficytu kalorycznego – za bezpieczny uznaje się ten na poziomie 500-700 kcal dziennie. Udział węglowodanów w diecie powinien wynosić około 45%. Natomiast, gdy węglowodany zawierają dużo błonnika, a przy tym mają niski indeks glikemiczny, ich udział może być na poziomie około 60%. Głównym źródłem węglowodanów – wedle zaleceń PTD – powinny być produkty zbożowe, odznaczające się indeksem glikemicznym niższym niż 55. Jedzenie węglowodanów prostych należy ograniczyć do minimum. Minimalna dzienna podaż błonnika powinna wynosić 25 g lub 15 g na 1000 kcal pożywienia. Dieta w cukrzycy typu 2 powinna uwzględniać również przyjmowanie tłuszczów, które mogą stanowić 25-40% wartości całej diety. Podstawą w tej grupie produktów są tłuszcze jednonienasycone. Z kolei udział białka w takim menu to około 15-20%.
Niewskazana jest suplementacja witaminami u pacjentów, u których nie stwierdzono niedoborów poszczególnych składników odżywczych. Wyjątkiem jest witamina D3, którą można przyjmować zgodnie z zaleceniami dla osób zdrowych. Apteka Codzienna to apteka internetowa, gdzie można znaleźć suplementy diety przeznaczone dla cukrzyków.
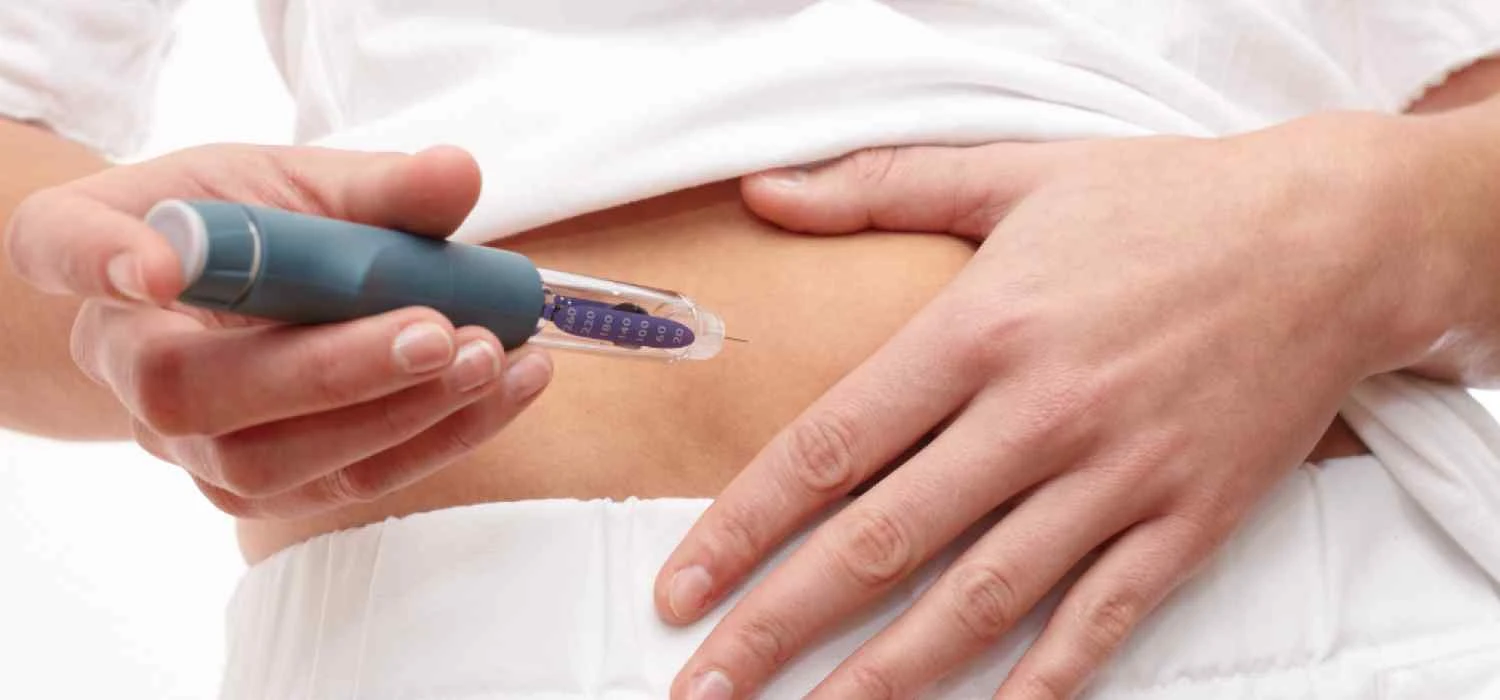
Kolejny etap leczenia to intensyfikacja terapii lekami na cukrzycę typu 2 – zwykle są to dwa różne preparaty. Istnieje również możliwość prowadzenia tzw. monoterapii, czyli terapii jednolejkowej. Niekiedy lekarz decyduje się na połączenie ich z iniekcjami insuliną. Ostatnim etapem leczenia, gdy inne metody zawodzą, jest podawanie insuliny.
Leki na cukrzycę – czyli jak leczyć tę chorobę?
Agoniści receptora GLP-1, metformina, a także inhibitory SGLT-2 to rekomendowane przez Polskie Towarzystwo Diabetologiczne leki na cukrzycę, które powinny stanowić pierwszy wybór terapeutyczny[7].
Z uwagi na to, że cukrzyca typu 2 ma charakter progresywny, zaburzenia będą stopniowo narastać, co powoduje konieczność wprowadzenia insulinoterapii. Wśród wskazań PTD do wprowadzenia insuliny w przebiegu tej choroby wymienić można:
- nieskuteczność dotychczasowych form leczenia,
- nowo rozpoznana choroba wraz z glikemią na poziomie ≥ 300 mg/dl, a także występowanie objawów klinicznych hiperglikemii.
Według zaleceń PTD rezygnacja z preparatów doustnych na rzecz leczenia skojarzonego z insuliną powinna nastąpić w przypadku złej tolerancji leków doustnych, utrzymującego się stanu hiperglikemii, a także nieskutecznych prób korygowania hiperglikemii i postawy pacjenta związanej ze zbyt małą aktywnością fizyczną czy błędami dietetycznymi.
Możliwe powikłania cukrzycowe
Cukrzyca prowadzi do wielu powikłań. Pacjenci chorujący na tę chorobę są znacznie bardziej narażeni na wystąpienie chorób przyzębia, różnego rodzaju grzybic, a także zaburzeń widzenia.
Z uwagi na to, że choroba prowadzi do degradacji obwodowego układu nerwowego, konsekwencją cukrzycy jest neuropatia cukrzycowa, czyli uszkodzenie OUN. W praktyce choroba może prowadzić do zaburzeń czucia, np. w stopach i rozwoju tzw. stopy cukrzycowej. Według Światowej Organizacji Zdrowia stopa cukrzycowa to owrzodzenie, infekcja albo degradacja głębokich tkanek stopy wraz z występowaniem niedokrwienia, neuropatii. Stopa cukrzycowa wymaga pielęgnacji, ponieważ bardzo łatwo o pojawienie się innych dolegliwości, które mogą prowadzić nawet do amputacji kończyny. Działaniem zaradczym jest codzienna kontrola stanu stóp, by pacjent mógł działać, gdy pojawią się pierwsze symptomy tej dolegliwości.
Przyczyn cukrzycy typu 2 upatruje się w czynnikach środowiskowych oraz predyspozycjach genetycznych. Profilaktykę tej choroby stanowi dbałość o właściwe żywienie i aktywność fizyczną. Objawami cukrzycy są m.in. problemy skórne, a także uczucie suchości w ustach. Istotny w terapii cukrzycy typu 2 jest odpowiednio przygotowany jadłospis. Stosuje się również doustne preparaty wspomagające zachowanie prawidłowego poziomu cukru we krwi, nierzadko skojarzone z insulinoterapią. W przypadku niedoborów witamin leczenie można uzupełnić witaminami z naszej apteki.
Przeczytaj również:
Tętniaki ‒ jakie są ich rodzaje i w jaki sposób można je zdiagnozować? Cukrzyca typu 1 – co to jest, jakie są jej objawy, jak leczyć? Kurkuma – w jaki sposób wpływa na zdrowie? Jakie zioła na cukrzycę? Skuteczne metody na obniżenie cukru we krwi Cukrzyca – co trzeba o niej wiedzieć?Sprawdź ofertę naszej apteki!
Nie trać czasu i energii na stanie w kolejce w aptece. Przejdź na naszą stronę apteki internetowej już teraz i ciesz się korzyściami zakupów online.
Przejdź do apteki- Nabrdalik K, Kwiendacz H, Florczyk I et al. Knowledge about type 2 diabetes among visitors of two shopping centers in Upper Silesia, Poland: a survey research performed as a part of social action “Health under Control” Clin Diabetol 2018; 7, 4: 182–188. DOI: 10.5603/DK.2018.0017.
- Tamże.
- https://www.gov.pl/web/psse-wabrzezno/14-listopada-obchodzimy-swiatowy-dzien-cukrzycy, [dostęp: 30.05.2023].
- https://www.akademiamedycyny.pl/wp-content/uploads/2016/05/200901_Farmacja_002.pdf, [dostęp: 30.05.2023].
- https://www.edukacjawcukrzycy.pl/assets/pdf/co_to_jest_cukrzyca.pdf, [dostęp: 30.05.2023].
- https://ptdiab.pl/zalecenia-ptd/zalecania-aktywni-czlonkowie-2023, [dostęp: 23.05.2023].
- https://www.mojacukrzyca.org/?a=text&id=6162&des=zalecenia-ptd-2023-podsumowanie-najwazniejszych-zmian, [dostęp: 30.05.2023].

magister
Katarzyna
Augustyniak
O Autorze
Inne publikacje
Autor
Klaudia Kościelecka

Autor
Katarzyna Augustyniak
Szukasz porady farmaceuty?
Farmaceuta odpowie na Twoje pytanie w zakresie zdrowia, doboru leków lub ich dawkowania.
Zapytaj farmaceutę
Artykuły zamieszczone na blogu apteki internetowej Codzienna nie stanowią porady medycznej, ani opinii farmaceuty, lekarza lub dietetyka dostosowanej do indywidualnej sytuacji pacjenta. Udostępnione informacje stanowią jedynie generalne zalecenia, które nie mogą stanowić wyłącznej podstawy do stosowania określonej terapii, zmiany nawyków, dawkowania produktów leczniczych, itp. Przed podjęciem jakichkolwiek działań mających wpływ na życie, zdrowie lub samopoczucie należy skontaktować się z lekarzem lub innym specjalistą, w celu otrzymania zindywidualizowanej porady.